Paciente em Diálise Engravidou: Como Conduzir com Segurança?
Qual o impacto do Denosumabe nos pacientes dialíticos com osteoporose?
Soluções balanceadas e a redução da função retardada do enxerto renal (DGF)
IRA na cirrose, nem sempre é síndrome hepatorrenal!

Qual o limite para o consumo de proteína sugerido pelo KDIGO de DRC 2023?

Fadiga na DRC: Como identificar e tratar?
Vamos fazer o tratamento baseado na fisiopatologia, acho que fica mais simples de entender:
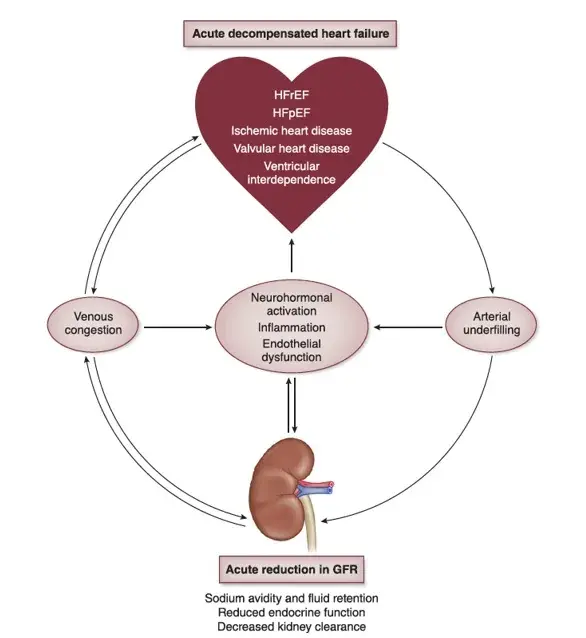
### CONGESTÃO VENOSA
**Descongestão medicamentosa**
Focar na avidez tubular por sódio! Lembrar que o alvo ideal para descongestão ainda é duvidoso, mas estudos observacionais, com estratégias mais rápidas e agressivas não foram associados a danos renais, maior ativação do SRAA ou maior mortalidade em longo prazo. Desta forma, parece ser seguro. O primeiro passo é **SEMPRE** o uso de diuréticos de alça. O estudo [**DOSE**](https://www.acc.org/latest-in-cardiology/clinical-trials/2011/03/04/21/32/dose) não viu diferença entre o uso contínuo ou em bolus para melhora dos sintomas e houve tendência à maior benefício com a dose 2,5x maior do que a usada em casa do que instituir a mesma dose domiciliar. No entanto, neste estudo foram observadas taxas mais altas de creatinina 0,3 mg/dl em a dose alta (23% versus dose baixa (14%) após 72h.
Para orientação sobre o escalonamento de dose, alguns estudos mostraram que uma **excreção urinária de sódio de < 50–60 mEq/L cerca de 2-6h após a administração do diurético** foi associada a uma resposta diurética insatisfatória e, portanto, pode fornecer uma pista para a identificação precoce de pacientes em necessidade de dosagem mais alta de diurético de alça ou adição de um tiazídico.
Os diuréticos tiazídicos são agentes importantes para usar em combinação com diuréticos de alça para bloquear sequencialmente a reabsorção de sódio. De fato, a eficácia de usar hidroclorotiazida com um diurético de alça foi avaliado no estudo [CLOROTIC](https://academic.oup.com/eurheartj/article-abstract/44/5/411/6845636) que randomizou 230 pacientes internados com IC descompensada utilizando diurético de alça vs diurético de alça + tiazídico (braço combinado). Neste estudo, houve maior perda de peso no braço combinado, mas com taxas maiores de elevação da creatinina sérica > 0,3 mg/dl. Vários estudos observacionais mostraram que os tiazídicos são também eficazes no manejo da IC, mesmo com TFGe reduzida.
Uma outra estratégia para aumentar a natriurese é a utilização dos iSGLT2, que aumentam a natriurese por bloqueio tubular proximal reabsorção de sódio. Apesar da ampla utilização e eficácia da terapia para pacientes ambulatoriais crônicos com IC a segurança e os benefícios dos iSGLT2 no cenário agudo é menos claro.
No estudo [EMPULSE](https://www.acc.org/latest-in-cardiology/clinical-trials/2021/11/12/00/29/empulse) foram randomizados 530 pacientes com IC descompensada para iniciar empagliflozina 10 mg ou placebo, além da terapia padrão. A empagliflozina **diminuiu o risco de morte e hospitalização por insuficiência cardíaca e resultou em maior perda de peso**, sendo esta a mais forte evidência até o momento. No entanto, pacientes com IRA KDIGO 2-3 foram excluídos.
Recentemente, no estudo [ADVOR](https://www.nejm.org/doi/full/10.1056/NEJMoa2203094), a acetazolamida, um inibidor da anidrase carbônica, foi utilizada para avaliar a descongestão. Neste estudo, 519 pacientes internados por IC utilizaram acetazolamida (ENDOVENOSA) versus placebo, associado à terapia padrão com diuréticos de alça. Mais pacientes no braço de acetazolamida atenderam ao desfecho primário, definido como ausência de sinais de sobrecarga de volume em 3 dias em comparação com o braço placebo (42,2% contra 30,5%). Apesar da maior eficácia em causar descongestão, não houve diferença na mortalidade por todas as causas ou no número de internações por IC nos 3 meses subsequentes à alta. Quanto à generalização, é importante observar que os protocolos neste estudo não incluíram o uso de tiazídicos ou inibidores de SGLT2.
**Descongestão Invasiva**
Existem também vários cenários em que a progressão para meios invasivos de remoção de fluidos, seja ultrafiltração (UF) ou TRS, são indicados. Estes incluem sobrecarga de volume apesar da titulação da terapia diurética, a necessidade de remoção rápida de fluidos que não pode ser alcançada com terapia isolada, distúrbios eletrolíticos e ácido-base além de outras indicações urêmicas para a TRS.
No estudo [UNLOAD](https://www.acc.org/latest-in-cardiology/clinical-trials/2010/02/23/19/25/unload) foi comparada a ultrafiltração (UF) versus terapia diurética intravenosa em 200 pacientes internados por IC aguda. Os resultados mostraram menos hospitalizações por IC no braço da UF. No entanto, no estudo CARRESS, que selecionou pacientes com IC pela evidência estratificado pelo aumento de 0,3 mg/dl na creatinina sérica antes da randomização, não foi observada diferença na mortalidade ou maiores taxas de complicações na braço UF (a taxa de UF foi fixada em 200 ml/h).
Em outro estudo, o [AVOID-HF](https://www.jacc.org/doi/10.1016/j.jchf.2016.01.002), no qual os investigadores poderiam ajustar a taxa de UF até uma taxa máxima de 500 ml/h (semelhante ao UNLOAD), a UF também não apresentou benefício na mortalidade quando comparado à terapia diurética e foi associado com taxas ligeiramente mais altas de complicações.
Com a inconsistência entre esses três grandes estudos, a orientação clínica tem sido centrada no uso de terapia farmacológica até não existir mais opções para superar a resistência diurética fora da UF invasiva. O estudo em andamento REVERSE-HF (NCT05318105), que é previsto para randomizar 372 participantes com IC aguda descompensada UF ou diurese IV, pode ajudar a fornecer mais dados.
A diálise peritoneal (DP) é uma opção alternativa para remoção fluida em casos de resistência diurética. Para pacientes com DRC estágio 4, tem havido uma série de estudos observacionais demonstrando que a DP pode aliviar os sintomas de insuficiência cardíaca e reduzir hospitalizações por insuficiência cardíaca. **Ao contrário da hemodiálise, onde grandes e rápidas mudanças de volume podem levar à instabilidade hemodinâmica e possível piora do quadro residual função renal, a DP pode ser melhor tolerada.**
**Sistema Neuro-hormonal**
Agentes que visam o sistema neuro-hormonal também têm sido estudado. De fato, o estudo [ATHENA-HF](https://jamanetwork.com/journals/jamacardiology/fullarticle/2643429) randomizou 360 pacientes com IC descompensada paro o tratamento com altas doses espironolactona (100 mg) versus placebo ou espironolactona em baixa dose (25 mg). Embora a intervenção tenha sido segura do ponto de vista da hipercalemia e do da queda da TFGe, não houve diferença na diurese, peso perda no hospital, mortalidade ou hospitalização por IC aos 60 dias.
O Tolvaptan, antagonista V2 direto, tem sido associado com maior aquarese e perda de peso quando adicionado à terapia padrão. No entanto, não há estudos que demonstrem benefício na mortalidade ou hospitalização por IC com esta droga
A infusão de agonistas do peptídeo natriurético cerebral como o nesiritide foi testado com a hipótese de promover maior vasodilatação e diurese. Embora pequenos estudos tenham mostrado melhorias na hemodinâmica cardíaca, estudos maiores não mostraram diferença na diurese, função renal ou mortalidade.
A Rolofilina, um antagonista do receptor de adenosina A1, foi testada com a hipótese de aumentar o fluxo sanguíneo renal e prevenir a quedas da TFGe, bem como de aumentar a natriurese. No entanto, não mostrar quaisquer diferenças na sobrevida ou alterações na TFGe em um grande ensaio de controle randomizado.
E por fim, a administração de solução salina hipertônica também foi avaliada na insuficiência cardíaca aguda descompensada. Enquanto o estudos até o momento têm sido relativamente pequenos ou do mesmo centro, eles mostraram que um pequeno bolus de Solução salina 1,4%–4,6% (150 ml) administrado com diuréticos de alça resultou em um aumento na produção de urina e perda de peso. Os mecanismos propostos são :
- Diurese osmótica, ajudando a mobilizar o fluido do espaço intersticial para o espaço intravascular;
- Melhora do fluxo sanguíneo renal;
- Redução da ativação do SRAA, já que a mácula densa pode de fato está respondendo ao cloreto contido no bolus de cloreto de sódio com diminuição da liberação de renina.
### MELHORA DO DÉBITO CARDÍACO
Embora a diminuição do débito cardíaco possa não ser a única culpada pela síndrome cardiorrenal, certamente desencadeia um cascata de respostas compensatórias. Estratégias para aumento do débito cardíaco incluem o uso de inotrópicos incluindo milrinona ou dobutamina.
Se os pacientes em cardiogênico choque não apresentam melhora com tratamento medicamentoso, as estratégias podem incluir: balão intra-aórtico, dispositivos de assistência ventricular esquerda ou direita (DAV), de assistência biventricular ou ECMO.
A seleção do pacientes depende de muitos fatores, incluindo o prognóstico para recuperação e elegibilidade futura para transplante de coração. Cada dispositivo apresenta considerações particulares sobre função renal.
As diretrizes de 2022 da (AHA)/(ACC)/ não lista mais a DRC como contraindicação para uso dos dispositivos ventriculares. No entanto, para pacientes com DRC em diálise dois estudos observacionais mostraram taxas de mortalidade intra-hospitalar de 40%- 50% após a colocação destes dispositivos, algo que deve ser considerado na decisão sobre a implantação.
Para pacientes que não necessitam de diálise, estudos que examinaram as alterações na TFGe após DAV mostraram que aproximadamente 75% dos pacientes tiveram melhora na TFGe no mês inicial pós-DAV, mas quase todos mostram declínio lento e progressivo da TFGe no após, inclusive entre aqueles com aumentos iniciais.
## OPINIÃO NEFROATUAL
1. **Focar na descongestão!** Utilizar doses maiores de diuréticos de alça, associar bloqueio sequencial com tiazídicos (sim, eles funcionam), iSGLT2 em casos selecionados e acetazolamida.
2. Avaliar se há disfunção renal ou urgência/emergência dialítica e prescrever terapia renal substitutiva. **Ultrafiltração isolada é menos indicado.**
3. Pensar em diálise peritoneal para pacientes com instabilidade hemodinâmica pode ser uma boa opção.
4. Usar espironolactona ou tolvaptan apenas em casos muito selecionados (hiponatremias hipervolêmicas graves, por exemplo)
5. Dobutamina faz parte do tratamento padrão do choque cardiogênico e é a droga mais comumente usada.
6. Dispositivos de assistência ventricular ou ECMO deve ter sua indicação individualizada e ter DRC não contraindica o uso