Diante de um paciente no programa de DP que apresente um quadro de infecção relacionada ao cateter de DP o cuidado adequado é muito importante para salvar o cateter e reduzir o risco de peritonite.
Selecionamos algumas das principais recomendações que foram atualizadas em 2023 pela ISPD ([**link**](https://journals.sagepub.com/doi/full/10.1177/08968608231172740?rfr_dat=cr_pub++0pubmed&url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org)).
Antes de tudo é importante definir os tipos de infecções relacionadas ao cateter de DP:
### Infecção de Óstio
É considerado uma infecção definitiva do sítio de saída quando existe uma descarga de material purulento, com ou sem eritema na pele ao redor do cateter.
A presença de edema, eritema, dor ou granuloma no sítio de saída são insuficientes para se definir uma infecção na ausência de secreção purulenta.
Se o paciente apresenta secreção pelo óstio devemos realizar cultura do _swab_ da secreção. A coloração do gram e identificação da bactéria pode nos auxiliar e guiar o tratamento.
Após avaliação do óstio e coleta de material para cultura devemos avaliar o túnel do cateter com atenção, realizar inspeção e palpação avaliando edema, dor, coleção que possam sugerir uma tunelite.
Granulomas devem ser tratados ativamente, pois se associam com quebra de barreira, opções são cauterização com nitrato de prata, clorexidina ou sais de prata tópicos.
### Infecção do túnel
**Infecção do túnel** é diagnosticada quando existe evidência clínica de inflamação (eritema, edema, dor ou enduração), com o sem a presença de coleções ao longo do túnel do cateter.
Avaliação com USG pode ser muito útil para detectar alteração do túnel e coleções, lembrando que exames de USG normal não afasta a possibilidade de tunelite.
A meta do tratamento é reconhecer e tratar a infecções relacionadas ao cateter de DP e vigilância ativa com complicações.
### RECOMENDAÇÃO DE TRATAMENTO ANTIBIÓTICO DE FORMA EMPÍRICA
É recomendado o tratamento de infecção de óstio com antibióticos orais com cobertura adequada para _S. aureus_ (cefalosporina primeira geração ou penicilinas com cobertura para _S aureus_), exceto se o paciente possuir história prévia de infecção/colonização por _S. aureus_ MRSA ou _Pseudomonas_, neste caso deverá ser feito tratamento apropriado* (1C).
*Nestes casos deverá ser feito tratamento com vancomicina (ou clindamicina se cobertura) ou antibióticos antipseudomonas.
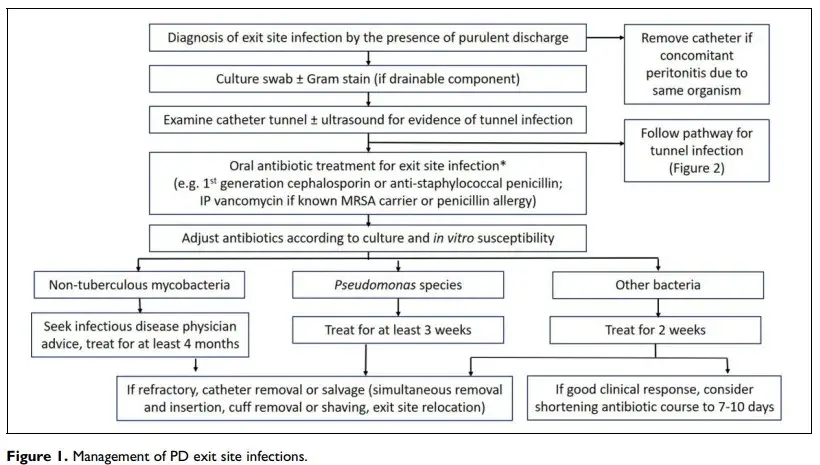 
### RECOMENDAÇÃO SOBRE MONITORAMENTO E DURAÇÃO DO TRATAMENTO
1. A duração do tratamento antimicrobiano para infecção de óstio deve ser modificado conforme evolução clínica e resultado da cultura do swab (susceptibilidade _in vitro_) (2C).
2. **O tratamento da infecção de óstio deve ser mantido por 2 semanas**. Podemos reduzir o tratamento para 7-10 dias se resolução clínica da infecção na reavaliação clínica com 7 dias (2D).
3. Se a infecção for causada por _pseudomonas_ existe a recomendação de manter tratamento por no mínimo 3 semanas com antibiótico adequado (1C).
4. Se sinais de tunelite devemos manter tratamento por 3 semanas (1D).
**Comentário 1**
Devemos ter em mente que o S aureus é o agente mais envolvido, logo devemos realizar cobertura adequada para este agente de forma empírica.
É muito importante reavaliar a resposta clínica em 7 dias após início do tratamento, podemos e devemos ajustar o tempo de tratamento com base na evolução.
Uma vez identificado infecção por Pseudomonas sabemos que a recidiva da infecção é elevada, portanto devemos estender o tempo de antibiótico. Se resposta clínica não satisfatória com antibiótico adequado, considerar associar um segundo antibiótico antipseudomonas e estender ainda mais o tempo de antibi[otico.
Não esquecer de realizar profilaxia antifúngica quando paciente estiver sendo tratamento com antibióticos sistêmicos para reduzir o risco de peritonite fúngica.
Infecções de óstio refratárias em que não se identifica o agente bacteriano na cultura da secreção devemos suspeitar de micobactérias não-tuberculose (_M. fortuitum, M. abscessus e M. chelonae_), nestes casos devemos solicitar avaliação com coloração Ziehl–Neelsen. Estas são infecções de difícil tratamento, com necessidade de associação de antibióticos e tempo estendido de tratamento (4 meses). Guidelines IDSA orientam a necessidade de retirada de qualquer corpo estranho (isto é, troca do cateter de DP) diante de infecção por M. abscessos para otimizar resolução do quadro.
Avaliação com USG pode auxiliar. Achado de zona hipoecogênica >1mm ao redor do cuff externo após uma semana de tratamento é um preditor de reposta clínica insatisfatória.
### RECOMENDAÇÃO DE INTERVENÇÕES CIRURGICAS PARA CATETERES DE DO INFECTADOS
1. Sugestão de retirada do cateter de DP em pacientes com infecção de óstio e/ou infecção de túnel que evoluam ou apresentem simultaneamente quadro de peritonite pelo mesmo organismo (**2C**).
2. Sugestão de troca do cateter (remoção e reinserção simultânea) com confecção de novo sítio de saída, e sob cobertura antibiótica, para casos em que não foi possível resolução da infecção de óstel/túnel apenas com terapia de antibióticos (2C).
3. Sugestão de evitar troca do cateter (remoção e reinserção simultânea) nos casos que o _cuff_ interno apresente envolvimento com o quadro de peritonite (2C).
4. Sugestão de procedimentos para salvar o cateter de DP podem ser tentados em situações específicas
5. Sugestão que a remoção ou raspagem do _cuff_ seja considerado em pacientes com extrusão do _cuff_ externo e infecção no local de saída refratária a antibióticos (2C).
6. Sugestão de realocação do local de saída pode ser considerado se infecção no local de saída refratária a antibióticos (2C).
7. Comentário 1: O ponto mais importante é evitar a retirada e reinserção simultânea em pacientes que apresentem peritonite não resolvida. Nas situações em que exista a indicação de troca do cateter e o paciente apresente peritonite é sugerido transferência temporária para programa de hemodiálise por pelo menos 2 semanas após troca cateter/resolução da peritonite.
**Comentário 2**: Casos que a troca do cateter ocorra devido infecção de óstio por _P aeruginosa_ podemos manter antibiótico com cobertura para _Pseudomonas_ por pelo menos 1-2 semanas após troca do cateter, esta medida parece reduzir o risco de recidiva da infecção).
**Comentário 3:** Embora saibamos que a troca do cateter se associa com elevada probabilidade de resolver a infecção associada ao cateter de DP, este procedimento pode se associar com complicações relacionadas a troca/disfunção do cateter, logo, medidas para salvar o cateter de DP podem ser tentadas.
Casos em que ocorre uma extrusão do _cuff_ externo e evoluam com quadros de infecções persistentes limitadas ao óstio pode ser feito a tentativa de remover ou raspar o _cuff_ externo. Dados que embasam esta conduta vem de estudos observacionais pequenos. Não existe evidência suficiente para retirada/raspagem do _cuff_ externo que esteja exteriorizado na ausência de infecção.
Uma alternativa a remoção/raspagem do _cuff_ exteriorizado com infecção refratária é fazer a realocação do sítio de saída, em que conseguimos salvar o cateter criando um novo túnel e nova via de saída não colonizada/infectada. É descrita uma taxa de sucesso entre 70-80% após 30 dias do procedimento.
Essas foram algumas das recomendações mais práticas que retiramos do atualização disponível aqui ([**link**](https://journals.sagepub.com/doi/epub/10.1177/08968608231172740))!
Certamente a comunidade de DP vem se mobilizando para desenvolver estratégias preventivas mais eficazes que ainda não foram precisamente estabelecidas, ficamos aguardando para atualizar vocês!
 Paciente em Diálise Engravidou: Como Conduzir com Segurança?
Paciente em Diálise Engravidou: Como Conduzir com Segurança?

 Qual o limite para o consumo de proteína sugerido pelo KDIGO de DRC 2023?
Qual o limite para o consumo de proteína sugerido pelo KDIGO de DRC 2023?