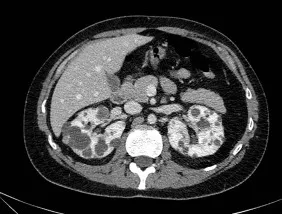
Diante de um paciente com hipofosfatemia, que pode apresentar causas diversas e implicações clínicas significativas, como devemos estruturar uma investigação adequada?
Essa condição exige uma abordagem sistemática, começando pela diferenciação entre causas agudas e crônicas, passando pela avaliação do metabolismo do cálcio e do PTH, até a análise detalhada de perdas renais de fósforo e condições associadas. A compreensão dos mecanismos subjacentes e o uso criterioso de ferramentas diagnósticas são essenciais para direcionar o tratamento correto e evitar complicações graves.
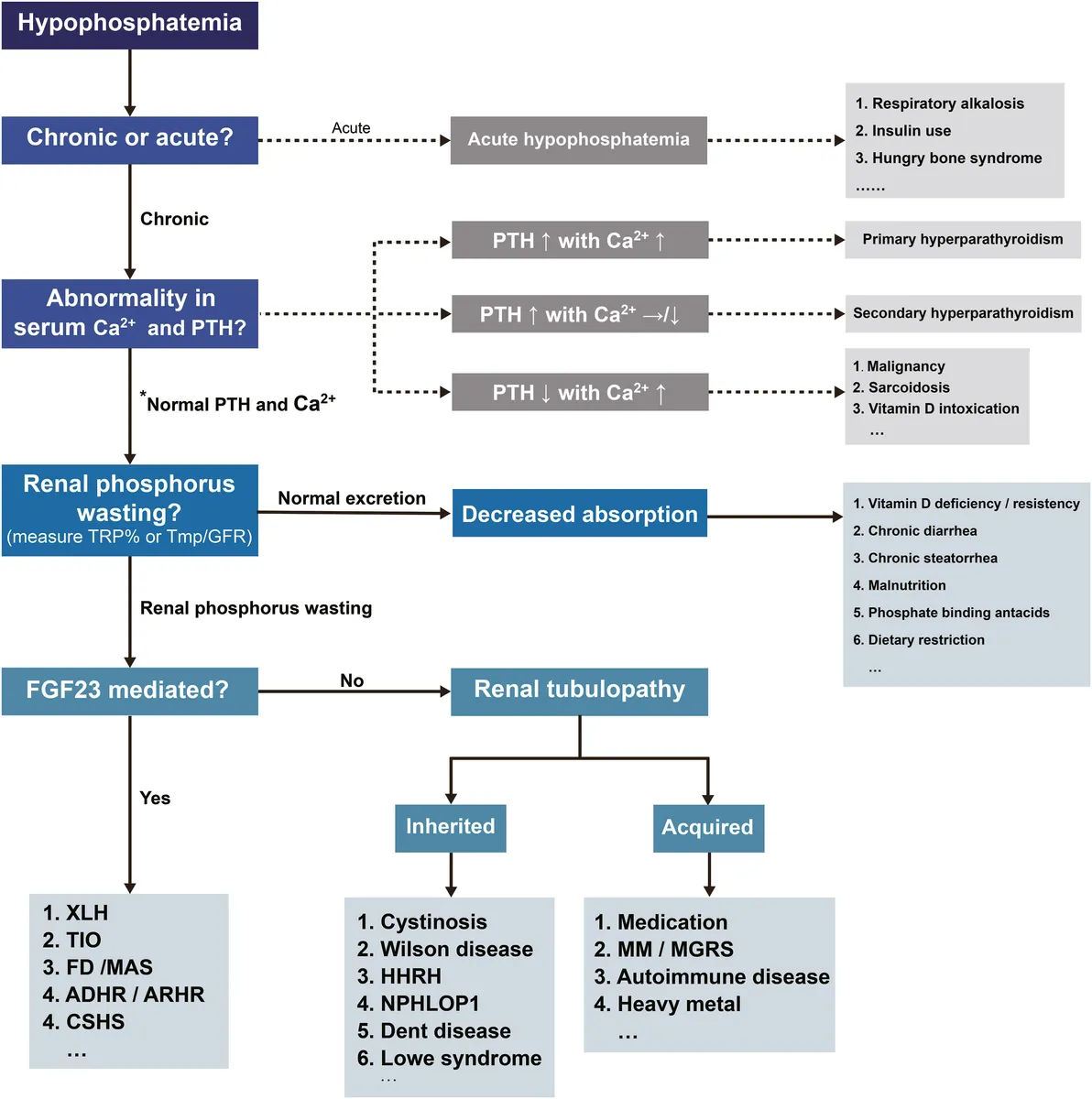
Confere 10 dicas práticas de manejo e fluxograma de investigação abaixo:
1. Determinar se a hipofosfatemia é aguda ou crônica: Identifique se o quadro é de início agudo (ex.: alcalose respiratória, uso de insulina ou síndrome do osso faminto) ou crônico, para orientar a investigação e manejo.
2. Avaliar cálcio sérico e PTH: Níveis elevados de PTH com cálcio elevado sugerem hiperparatireoidismo primário. Já PTH elevado com cálcio normal ou baixo indica hiperparatireoidismo secundário. PTH reduzido com cálcio elevado pode indicar condições como sarcoidose ou intoxicação por vitamina D.
3. Excluir causas de hipofosfatemia por má absorção intestinal: Investigue fatores como deficiência ou resistência à vitamina D, diarreia crônica, esteatorreia, desnutrição, uso de antiácidos ligantes de fosfato ou restrição dietética.
4. Avaliar a excreção renal de fósforo: Meça TRP% (taxa de reabsorção tubular de fósforo) ou Tmp/GFR (limite de transporte tubular máximo de fósforo ajustado à taxa de filtração glomerular). Excreção normal pode indicar causas intestinais, enquanto perda renal sugere desperdício de fósforo.
5. Investigar se a perda renal de fósforo é mediada por FGF23: Níveis aumentados de FGF23 sugerem condições como XLH (hipofosfatemia ligada ao X), TIO (osteomalácia induzida por tumor) ou displasia fibrosa (disponível em apenas em centros especializados).
6. Considerar tubulopatias renais em casos de perda de fósforo não mediado por FGF23: Identifique tubulopatias hereditárias (ex.: cistinose, doença de Wilson, síndrome de Lowe) ou adquiridas (ex.: mieloma múltiplo, MGRS, intoxicação por metais pesados).
7. Diferenciar tubulopatias hereditárias e adquiridas: Avalie histórico familiar para identificar condições genéticas e revise medicações ou exposições ambientais para causas adquiridas.
8. Investigar malignidades como causa secundária: Causas neoplásicas podem estar associadas à produção ectópica de FGF23 ou a condições como mieloma múltiplo, especialmente em pacientes idosos.
9. Considerar fatores metabólicos e endócrinos: Hipofosfatemia pode estar associada a doenças endócrinas, como hiperparatireoidismo, ou a condições metabólicas, como resistência à vitamina D ou acidose tubular renal.
10. Monitorar e corrigir complicações: Reconheça que hipofosfatemia grave pode levar a fraqueza muscular, insuficiência respiratória ou disfunção cardíaca, exigindo reposição oral ou intravenosa de fósforo conforme a gravidade.
A imagem abaixo foi retirado deste interessante caso clínico do AJKD (link)
[audiode10segudosss.ogg](https://assets.tina.io/65bc5a3d-514a-4e5f-a815-3dc422e2cedb/audiode10segudosss.ogg "audiode10segudosss.ogg")
 HPB e LUTS: quando e como tratar, quando encaminhar?
HPB e LUTS: quando e como tratar, quando encaminhar? 



 Resistência ao diurético na DRC: checklist dos 7 passos que você precisa seguir
Resistência ao diurético na DRC: checklist dos 7 passos que você precisa seguir